
60歲蕭女士多年來飽受進食後胸口悶脹、食物卡在胸口的不適所苦,症狀持續數年卻始終未能明確診斷。輾轉來到台北慈濟醫院後,首先接受食道攝影與食道高解析度壓力檢測(HRM),其中食道攝影顯示食道末端出現典型「鳥嘴狀」狹窄,但壓力檢測結果卻沒有典型下食道括約肌壓力上升表現,讓診斷一度陷入兩難。台北慈濟醫院胃腸肝膽科詹崴宇醫師接著以新式診斷工具功能性管腔成像探頭(Functional Lumen Imaging Probe, Endoflip)檢查,成功確診為「食道弛緩不能症」,讓蕭女士順利進行後續治療。
詹崴宇醫師指出,食道是具有規律蠕動功能的肌肉組織,吞嚥時,食道體會產生由上而下的蠕動波,下食道括約肌會在食物抵達前自動放鬆,讓食物順利進入胃部。若出現吞嚥困難,原因大致可分為「構造性」與「功能性」兩大類,前者如食道癌、食道狹窄或嚴重胃食道逆流造成的纖維化;後者則可能與食道肌肉收縮不協調、神經病變等有關。而食道弛緩不能症是一種食道神經肌肉功能障礙疾病,主要是神經退化致使食道壁內神經節細胞變性、減少,導致下食道括約肌持續緊閉,食物無法順利進入胃部的一種罕見疾病。台灣年平均發生率約為每十萬人1.64例,男女都有發生可能,易發生在年長者。常見症狀包括固體與液體皆有吞嚥困難、胸痛、胃酸逆流、飯後嘔吐及體重減輕等;若長期未接受治療,食道可能因食物堆積而嚴重擴張,形成不可逆的「巨大食道」,即使後續解除下端的出口梗阻,食道上方嚴重擴張卻已無法復原。
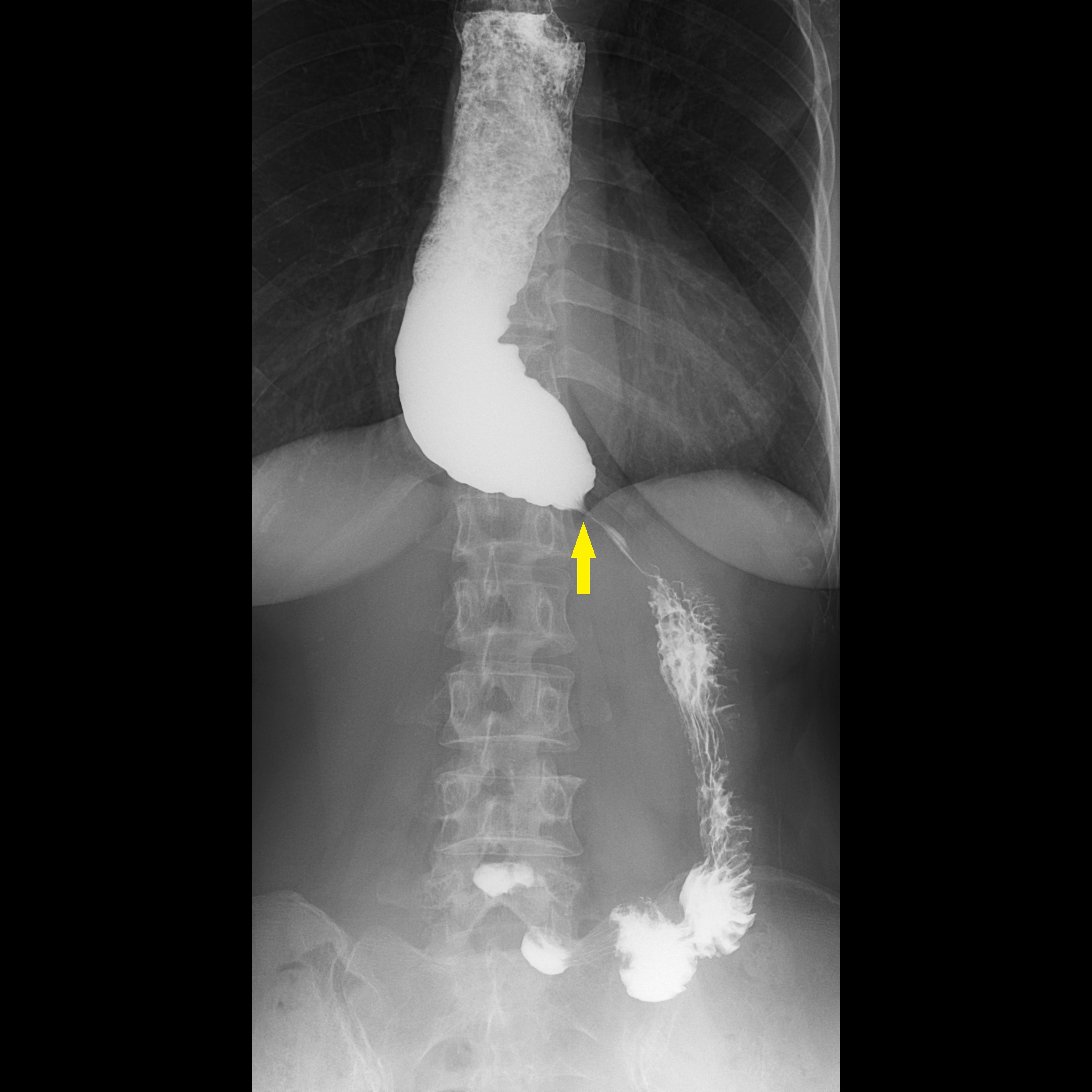
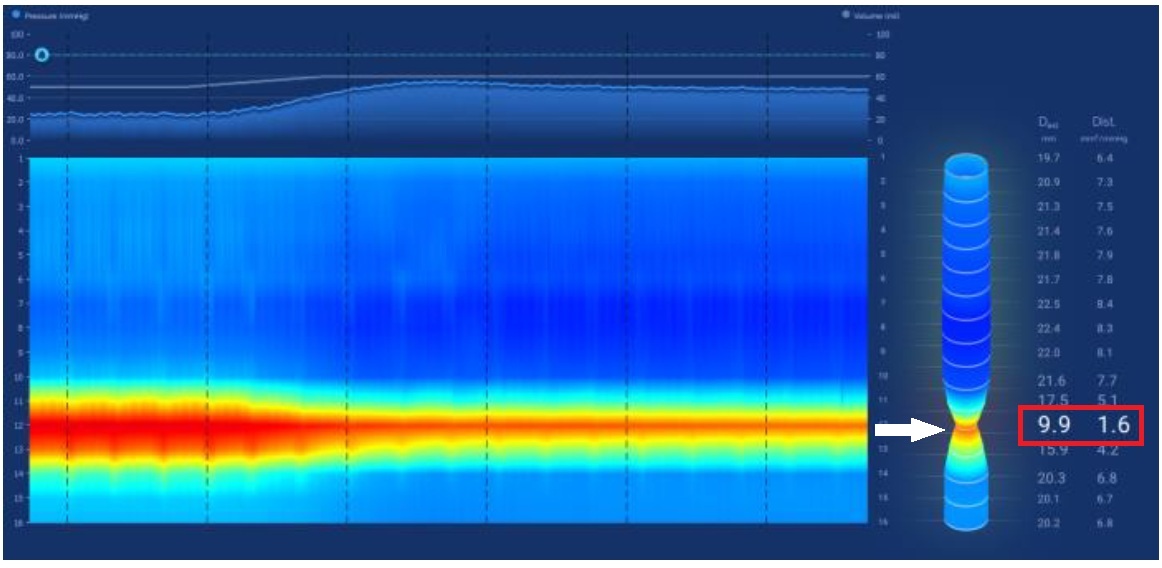
食道攝影及高解析度壓力檢測是臨床上食道弛緩不能症的標準檢查方式。詹崴宇醫師說明,食道攝影雖可觀察顯影劑流速及食道形狀,也能看到典型鳥嘴狀變化,即胃食道交界過緊而使食物過不去,造成上方的食道因為積壓而擴張,形成如同鳥嘴般的的狀態,但非黃金診斷標準;食道高解析度壓力檢測則是在病人清醒時做吞嚥測試,觀察食道蠕動波形,藉此觀察吞嚥時的壓力是否正常,雖是黃金診斷準則,但臨床上卻有部分病人的檢測結果不明確,導致無法確診,進行後續治療。台灣近來引進Endoflip,是在病人麻醉狀態下,利用氣囊感測器測量食道的擴張性。正常情況下,食道應該像很有彈性的新氣球,只要稍微給點推力就能撐開;但如果食道的彈性變差了,即使氣囊在裡面用力推,食道也動彈不得,將導致食物下不去。這項檢查能補足傳統「食道壓力檢測」難以判讀的死角,提供更精準的數據;加上是在麻醉狀態下進行,大大降低了病患檢查時的恐懼與不適感。
而針對食道弛緩不能症的病患,治療重點在鬆開過緊的下食道括約肌,其中經口內視鏡肌肉切開術在無特殊禁忌下通常為首選,長期有效率高達90%;藥物治療或肉毒桿菌注射的放鬆效果較短暫,多適用於高齡或不宜手術患者;而以氣球撐開狹窄部位的氣球擴張術常因復發而需要接受多次的處理,現今已非首選。詹崴宇醫師提醒民眾,食道弛緩不能症目前無明確預防方式,若出現食物卡在胸口、喝水易嗆、飯後反流未消化食物,或不明原因體重下降等情形,且症狀持續未改善,應及早尋求腸胃專科醫師評估,才能把握治療時機,避免食道永久性變形。
撰文/廖唯晴;攝影/盧義泓、台北慈濟醫院
